- 5-HT
-
Dieser Artikel beschäftigt sich mit der organischen Verbindung Serotonin; zu den gleichnamigen Hörspielmachern siehe Serotonin (Hörspielmacher). - 5-Hydroxytryptamin
- Enteramin
- 3-(2-Aminoethyl)- 1H-indol-5-ol (IUPAC)
- 50-67-9
- 153-98-0 (Hydrochlorid)
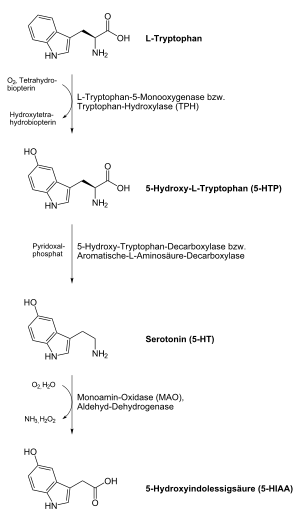
- Das Enzym Monoaminooxidase (MAO Typ A) baut freies, ungebundenes Serotonin zu 5-Hydroxy-Indolyl-Acetaldehyd ab. Dieses Enzym und damit der 5-HT-Abbau wird durch MAO-A-Hemmer (Moclobemid, Tranylcypromin) gehemmt. Der Aldehyd wird von der Aldehyddehydrogenase-2 (ALDH-2) weiter abgebaut zu 5-Hydroxy-Indolyl-Essigsäure (5-HIAA).
- Serotonin wird aktiv über Transporter in die Neuronen rückresorbiert (Membrantransport) und dann wiederverwertet. Eine Reihe von Antidepressiva – insbesondere die Selektiven Serotonin-Wiederaufnahmehemmer (SSRIs) hemmen diese aktive Aufnahme.
- ↑ a b c Serotonin bei ChemIDplus
- ↑ a b Sicherheitsdatenblatt Sigma-Aldrich
- ↑ Scienceticker: Nase im Darm
- ↑ Deutsches Arzteblatt 2007; 104(50): A-3475 / B-3056 / C-2953
- Neurotransmitter – Tryptophan – SSRI – MAO-Hemmer – Fenfluramin – Reserpin – Cyproheptadin
- Depression – Migräne – Reizdarm – Karzinoid
| Strukturformel | |||||||||
|---|---|---|---|---|---|---|---|---|---|
_svg.png) |
|||||||||
| Allgemeines | |||||||||
| Name | Serotonin | ||||||||
| Andere Namen |
|
||||||||
| Summenformel | C10H12N2O | ||||||||
| CAS-Nummer |
|
||||||||
| PubChem | 5202 | ||||||||
| Eigenschaften | |||||||||
| Molare Masse | 176,22 g/mol | ||||||||
| Aggregatzustand |
fest |
||||||||
| Schmelzpunkt | |||||||||
| Löslichkeit |
löslich in Wasser (20 g·l−1 bei 27 °C) [1], Ethanol (3 g·l−1, als Hydrochlorid)[2] |
||||||||
| Sicherheitshinweise | |||||||||
|
|||||||||
| LD50 |
60 mg·kg−1 (Maus, peroral) [1] |
||||||||
| Soweit möglich und gebräuchlich, werden SI-Einheiten verwendet. Wenn nicht anders vermerkt, gelten die angegebenen Daten bei Standardbedingungen. | |||||||||
Serotonin, auch 5-Hydroxytryptamin (5-HT), oder Enteramin, ist ein Indolamin und gehört gemeinsam mit Dopamin, Noradrenalin und Adrenalin zur Gruppe der Monoamine. Chemisch gesehen handelt es sich um ein biogenes Amin, das sich von der Aminosäure Tryptophan ableitet. Es fungiert im Organismus als Gewebshormon bzw. als Neurotransmitter im Zentralnervensystem, Darmnervensystem, Herz-Kreislauf-System und im Blut. Der Name leitet sich von seiner Wirkung auf den Blutdruck ab: Serotonin ist die Komponente des Serums, die den Tonus (Druck) in den Blutgefäßen reguliert.
Inhaltsverzeichnis |
Biosynthese und Abbau
Beim Menschen wird das Serotonin in den folgenden Organen aus der Aminosäure L-Tryptophan aufgebaut:
Dabei entsteht als Zwischenprodukt die nicht-proteinogene Aminosäure 5-Hydroxytryptophan.
Neuronal wird das Serotonin in den Vesikeln innerhalb der Präsynapse gespeichert, nicht-neuronal unter anderem auch in den Blutplättchen (Thrombozyten) und in den Mastzellen.
Rezeptoren
Derzeit (2005) sind 19 verschiedene Rezeptoren für Serotonin bekannt (Serotoninrezeptoren, synonym 5-HT-Rezeptoren), die in 7 Familien zusammengefasst werden: 5-HT1 bis 5-HT7. Die 5-HT3-Rezeptoren bestehen aus Ionenkanälen, alle übrigen bekannten 5-HT-Rezeptoren sind G-Protein-gekoppelte Rezeptoren.
Im Herz-Kreislaufsystem dominieren insbesondere 5-HT2A-Rezeptoren. Sie sind hier an der Blutgerinnung und zusammen mit 5-HT1B-, 5-HT2B- und 5-HT7-Rezeptoren an der Kontraktion und Relaxation von Blutgefäßen beteiligt. Im Gehirn findet man vorwiegend Rezeptoren der Familien 5-HT1 (insbesondere 5-HT1A und 5-HT1B), 5-HT2 (insbesondere 5-HT2A und 5-HT2C) und 5-HT3. Im Magen-Darm-Trakt besitzen die Rezeptoren 5-HT3 und 5-HT4 eine besondere Rolle bei der Regulation der gastrointestinalen Motilität. Diese Rezeptoren lassen sich durch Medikamente aktivieren (Agonisten) bzw. blockieren (Antagonisten).
Funktionen
Herz-Kreislauf-System
Serotonin wirkt gefäßverengend in der Lunge und in der Niere. In der Skelettmuskulatur dagegen wirkt es gefäßerweiternd. Diese gefäßaktiven Wirkungen spielen auch in der Behandlung von Migräne eine Rolle. Zur Therapie akuter Migräneattacken finden insbesondere 5-HT1B/1D-Rezeptoragonisten wie Sumatriptan, Almotriptan, Eletriptan und Frovatriptan (siehe Triptane) Anwendung.
Eine intravaskuläre Serotonin-Injektion verursacht eine komplexe Reaktion des Herz-Kreislauf-Systems unter Beteiligung mehrerer 5-HT-Rezeptoren: nach einem initialen Blutdruckabfall (5-HT3-Rezeptoren) kommt es nach wenigen Sekunden zu einem Blutdruckanstieg (5-HT2) um letztendlich in einer langanhaltenden Hypotonie (5-HT7) zu enden. In kleineren Blutgefäßen trägt es durch Vasokonstriktion und Förderung der Blutgerinnung zur Wundheilung bei. Therapeutisch finden Ketanserin und Urapidil zur Behandlung erhöhten Blutdrucks Anwendung. Der Arzneistoff Sapogrelat wird als Thrombozytenaggregationshemmer eingesetzt.
Magen-Darm-System
Serotonin regt die Darmperistaltik an. Sein Normalspiegel im Darmgewebe liegt bei 1-5 ppb. Wesentlich erhöhte Werte liegen vor bei einem Tumor enterochromaffiner Zellen, also bei einem Dünndarm-Karzinoid. Dieser Umstand wird diagnostisch genutzt. Cisaprid als Serotonin-Agonist wird als Prokinetikum genutzt, also die Förderung der Propulsivmotorik des Magens, Dünndarms bzw. Dickdarms. Erst kürzlich wurde entdeckt, dass enterochromaffine Zellen Aromastoffe in der Nahrung detektieren und daraufhin Serotonin freisetzen.[3]
Therapeutisch finden Ondansetron und Tropisetron (beide Serotonin-Antagonisten) zur Behandlung des Erbrechens und Tegaserod zur Behandlung des Reizdarmsyndroms Anwendung.
Zentralnervensystem
In den Raphe-Kernen befinden sich die Somata (Zellkörper) serotoninerger Nervenbahnen, deren Axone in alle Teile des Gehirns ausstrahlen. An ihren Endigungen wird das Serotonin diffus als Neurohormon ausgeschüttet. Diese Gehirnstruktur der Raphe liegt im Stammhirn im Medianbereich zwischen dem verlängerten Rückenmark (Medulla oblongata) und dem Mittelhirn (Mesencephalon) und besteht aus kreuzenden Nervenfasern. Die sog. Hypnogene Zone der Raphe ist zuständig für die Auslösung des synchronen Schlafes, ihre Zerstörung führt zu völliger Schlaflosigkeit.
Auf der postsynaptischen Membran von Nervenzellen kann Serotonin erregend wirken oder hemmend. Durch unterschiedliche Beschickung der verschiedenen Gehirnregionen mit Serotonin kann die Raphe das globale Erregungsmuster im Gehirn beeinflussen. Ein antagonistisches System hierzu ist die Ausschüttung von Noradrenalin durch Neuronen des Locus coeruleus.
Dieses diffuse Steuerungssystem versetzt das Gehirn z. B. in die für den Schlaf notwendigen Zustände der Aktivitätsverteilung.
Auch in Stresszuständen wird die diffuse Ausschüttung von Serotonin in den verschiedenen Gehirnteilen verändert. In der Großhirnrinde ist sie dann erhöht, im Stammhirn und Zwischenhirn dagegen vermindert. Es wird hypothetisch angenommen, dass diese Umverteilung schnellere, wenn auch weniger durchdachte, Reaktionen in der Gefahrsituation ermöglicht und damit die Überlebenschance statistisch erhöht.
Ob Depressionen, bipolare Störungen und Angststörungen mit einem regelrechten Mangel an Serotonin im Gehirn einhergehen bzw. durch einen solchen verursacht werden, ist umstritten. Gesichert ist jedoch, dass die Symptomatik dieser Störungen durch eine Steigerung des aktuellen Serotoninspiegels deutlich gelindert werden kann.
Ein veränderter Serotonin-Spiegel wird auch bei Verliebten behauptet. Ein ausgeglichener bzw. leicht erhöhter Serotonin-Spiegel soll Wohlbefinden bzw. ein Gefühl der Zufriedenheit bewirken, weshalb Serotonin populär als „Glückshormon“ bezeichnet wird. Dies entspricht unmittelbar der genannten antidepressiven Wirkung.
Studien haben ergeben, dass ein erhöhter Serotonin-Spiegel im Gehirn von Menschen und Ratte zu einer Erhöhung der Schwelle zur Ejakulation führt. Des Weiteren konnte eine Beeinträchtigung männlicher Sexualität den serotonergen Neuronen der medialen Raphe-Kerne zugeschrieben werden.[4]
Pharmakologisch lässt sich der Serotoninspiegel im Gehirn auf vielfältige Weise beeinflussen. MAOI-A oder SSRI erhöhen im allgemeinen den Spiegel und sind somit wirksame Antidepressiva. Die Serotonin-Vorläufersubstanzen L-Tryptophan und 5-Hydroxy-Tryptophan können antidepressive Effekte haben und mit den genannten Antidepressiva kombiniert werden, allerdings ist dabei große Vorsicht geboten, um ein Serotonin-Syndrom zu vermeiden.
Serotonin selbst passiert nicht die Blut-Hirn-Schranke. Ein Mangel an Serotonin kann durch stark verminderte Verfügbarkeit von L-Tryptophan in der Gehirnflüssigkeit (Liquor cerebrospinalis) entstehen.
Um eine Unterversorgung des Gehirns mit L-Tryptophan zu vermeiden, wird gelegentlich die Rolle von Süßigkeiten ins Gespräch gebracht. Dem liegt der Zusammenhang zugrunde, dass durch die Aufnahme von Zucker das Hormon Insulin ins Blut ausgeschüttet wird. Es bewirkt nicht nur die Aufnahme des Zuckers in Muskulatur und Leber, sondern ermöglicht auch den Übertritt von Tryptophan an der Blut-Hirn-Schranke. Jedoch führen alle Kohlenhydrate zu einer Insulinausschüttung, da sie alle zu Zucker verdaut werden, so dass längerkettigere Kohlenhydrate (wie z. B. (Vollkorn)getreide) die gleiche Wirkung ohne die schädlichen Nebenwirkungen von (kurzkettigem) Zucker haben.
Bei normaler Verfügbarkeit von Tryptophan steuert das Gehirn die Synthese von Serotonin, entsprechend der Aktivität der Raphe-Neuronen, selbst. Deshalb führt ein (z. B. durch Süßigkeiten) erhöhter Tryptophan-Spiegel im Gehirn keineswegs automatisch zu mehr Serotonin.
Geschichtliches
Vittorio Erspamer isolierte 1930 einen Stoff, der die glatte Muskulatur kontrahierte, er nannte ihn Enteramin. 1952 stellte man fest, dass Enteramin identisch war mit Serotonin, dessen endogenes Vorkommen und Wirkungen Irving Page 1948 erstmals beschrieben hatte. Ihm und Betty Twarog gelang mit dem Nachweis von Serotonin im Gehirn 1953 eine weitere wichtige Entdeckung.
Serotonin ist phylogenetisch ein alter Transmitter und findet sich bei einfachsten Lebewesen.
Einzelnachweise
Siehe auch
Weblinks
Wikimedia Foundation.