- Staphylococcal scalded skin syndrome
-
Klassifikation nach ICD-10 L00 Staphylococcal scalded skin syndrome (SSS-Syndrom) - Dermatitis exfoliativa neonatorum (Ritter-von-Rittershain)
- Pemphigus acutus neonatorum
- Staphylogenes Lyell-Syndrom
ICD-10 online (WHO-Version 2011) Das Staphylococcal scalded skin syndrome (Abk. SSSS) (engl. scalded skin skɔːldəd skɪn „verbrühte Haut“) – neben vielen anderen Synonymen auch nach den Namen der Erst- und Zweitbeschreiber Dermatitis exfoliativa neonatorum Ritter von Rittershain (1878) oder Staphylogenes Lyell-Syndrom (1956) genannt – ist eine durch hämatogene Streuung von höchst spezifischen Staphylokokkenexotoxinen verursachte Hauttoxikose bei Säuglingen und Kleinkindern, die durch großflächige, verbrennungsartige Erytheme mit Blasenbildung und anschließender Hautablösung charakterisiert ist. Die potenziell lebensbedrohliche Krankheit tritt heutzutage nur noch selten auf. Unbehandelt verläuft die Krankheit auch heute noch häufig tödlich, unter frühzeitiger medizinischer Behandlung ist die Prognose jedoch günstig.
Epidemiologie
 Es sind Gerichtsprozesse belegt, wo Müttern und Hebammen, von an Ritter-Dermatitis erkrankten Kindern, „Verbrühungen“ durch zu heißes Baden zu Last gelegt wurden.
Es sind Gerichtsprozesse belegt, wo Müttern und Hebammen, von an Ritter-Dermatitis erkrankten Kindern, „Verbrühungen“ durch zu heißes Baden zu Last gelegt wurden.
Dermatitis exfoliativa neonatorum Ritter von Rittershain, kurz Morbus Ritter, war vor Einführung der Krankenhaushygiene und bis in die vor-antibiotische Zeit eine auf Entbindungsstationen und in Waisenhäusern endemisch verbreitete und sehr gefürchtete Infektionskrankheit der Neugeborenen (siehe Bilddatei 1) mit einer sehr hohen Sterblichkeitsrate.
Heute tritt die Krankheit nur noch selten und sporadisch auf und betrifft vor allem Säuglinge in den ersten drei Lebensmonaten[1] sowie ältere Kleinkinder mit einem Altersgipfel von bis zu vier Jahren. Die Erkrankungshäufigkeit ist bei Jungen größer als bei Mädchen.[2] Ursächlich gilt die im Verhältnis zum Erwachsenen merklich geringere Abbaugeschwindigkeit der Bakterientoxine Exfoliatin A und B als auslösender Mechanismus im frühkindlichen Organismus.[3]
Ab dem fünften Lebensjahr erkranken Kinder nur noch äußerst selten und in der Regel handelt es sich dabei um Patienten mit Immundefekt oder eingeschränkter Nierenfunktion und die Letalität ist in diesen Fällen trotz antibiotischer Behandlung nach wie vor sehr hoch. Krankheitsfälle beim Erwachsenen (siehe Bilddatei 2) sind eine außerordentliche Rarität, weltweit wurden bisher insgesamt nur ungefähr 50 Fälle[4] (weniger als 40 Fälle)[5] dokumentiert.
Die Seltenheit der Erkrankung bei Erwachsenen wird vor allem auf eine erworbene Immunität gegen die entsprechenden Staphylokokkentoxine zurückgeführt,[6] sowie auf die in vollem Umfang leistungsfähige Ausscheidungsfunktion der reifen Nieren des gesunden Erwachsenen.[7] Bei den erwachsenen SSSS-Kranken handelte es sich nahezu ausschließlich um Patienten mit Immunsuppression durch Tumorerkrankung, HIV, Organtransplantation oder Alkoholismus sowie um Patienten mit Niereninsuffizienz.
Pathogenese
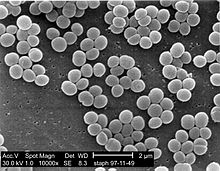 Verschiedene Stämme von Staphylococcus aureus können bestimmte Toxine bilden und somit unterschiedliche Krankheitsbilder auslösen. So sind Exfoliatine verantwortlich für das Staphylococcal scalded skin syndrome.
Verschiedene Stämme von Staphylococcus aureus können bestimmte Toxine bilden und somit unterschiedliche Krankheitsbilder auslösen. So sind Exfoliatine verantwortlich für das Staphylococcal scalded skin syndrome.
Die großflächige Hautrötung mit Blasenbildung erinnert sehr stark an Verbrühungen der Haut (siehe Bilddatei 3) – „Syndrom der verbrühten Haut“ – und wurde früher auch manchmal diagnostisch mit solchen verwechselt.[8] Das Krankheitsbild wird durch toxische, hämatogene Fernwirkung verursacht, einer in der Regel extrakutanen Infektion mit dem starken Toxinbildner Staphylococcus aureus der Lysophagengruppe II. Die erythemato-bullöse Hauteffloreszenz ist unmittelbare Folge einer massiven Exfoliatin-Ausschüttung in die Blutbahn.
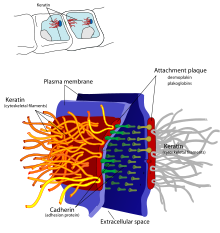
Die Staphylokokkentoxine Exfoliatin A (ETA), Exfoliatin B (ETB) und Exfoliatin D (ETD)[9][10] wirken als Serinproteasen und führen aufgrund ihrer außerordentlich zielgerichteten molekularen Spezifität zu einer Aufspaltung des Haftproteins Desmoglein 1 innerhalb der Desmosomen. Die Zell-Zell-Kontakte des Stratum granulosum der Epidermis lösen sich auf und es kommt zu einer nicht-entzündlichen Auflockerung der Zellverbände mit Spaltbildung (siehe Bilddatei 4), die eine Ablösung der oberen verhornten Epidermisschichten bewirkt[1][11] (Subkorneales Staphylokokken-Schälsyndrom) und als schlaffe Blasenbildung in Erscheinung tritt. Durch diese ausgeprägte toxische Spezifität lässt sich auch erklären, warum die Exfoliatin-produzierenden Stämme von Staphylococcus aureus ihre Aktivität ausschließlich innerhalb der Oberhaut entfalten, obwohl diese Toxine gleichermaßen im gesamten Organismus zirkulieren.[1]
Zur Zeit der Erstbeschreibung, durch den Prager Kinderarzt Gottfried Ritter von Rittershain (1878), waren für diese Erkrankung ursächlich in erster Linie eitrige Staphylokokkeninfekte des Bauchnabels verantwortlich, welche damals in den Entbindungsanstalten seiner Zeit noch seuchenartig verbreitet waren.[12] Durch verbesserte hygienische Verhältnisse konnte die Erkrankungshäufigkeit im letzten Jahrhundert drastisch reduziert werden, so dass heute nur noch selten eine Omphalitis als Ausgangsherd dieser Hauttoxikose auszumachen ist (siehe Bilddatei 1), sondern vielmehr eitrige Infekte der Konjunktiven und der oberen Atemwege (siehe Bilddatei 5.
Seltener liegen der Erkrankung direkte Staphylokokkeninfektionen der Haut zu Grunde, wie z. B. eine Impetigo bullosa[13] oder kutane Hautwunden[14], zum Teil handelt es sich aber auch um klinisch unauffällige Staphylokokken-Nischen[8]. Beim SSS-Syndrom handelt es sich um eine systemische Erkrankung und nicht, wie früher vermutet, um die Maximalvariante einer Impetigo contagiosa staphylogenes. In den generalisierten subkornealen Blasen sind daher in der Regel auch keine Erreger nachweisbar.[15][16]
Klinischer Verlauf
Prodromalphase
Der Krankheit können eitrige Staphylokokkeninfektionen des Nasen-Rachen-Raum (Rhinitis, Tonsillitis), der Ohren (Otitis media) sowie der Augen (Konjunktivitis) um einige Tage vorausgehen.[1][15] Die Symptome im Vorläuferstadium sind oft unspezifisch mit Beeinträchtigung des Allgemeinbefinden und Fieber. Vor dem eigentlichen Beginn der Erkrankung erscheint manchmal ein kleinfleckiges scharlachähnliches Exanthem, welches dann später in der Akutphase in die SSSS-typischen Hautläsionen übergeht. Differenzialdiagnostisch hinweisend ist dabei der periorifizielle[1] Beginn des Exanthems um Augen, Nase und Mund. Manchmal wird auch der sogenannte „Staphylokokkenscharlach“ als Minimalvariante des SSSS beobachtet.[17][18] In diesen Fällen verläuft die Erkrankung milde, ohne dass sich das volle Krankheitsbild entwickelt.
Stadium erythematosum
In der eigentlichen Initialphase entwickeln sich im Gesicht hellrote, unscharf begrenzte Erytheme – bevorzugt um Mund, Nase und Augen – die sich dann rasch, über die großen Beugen: Hals, Achseln und Leisten (siehe Bilddatei 6), über den ganzen Körper ausbreiten. Die Haut ist gegen jegliche Berührung äußerst empfindlich und die Kinder sind wegen der brennenden Schmerzen reizbar und weinerlich.
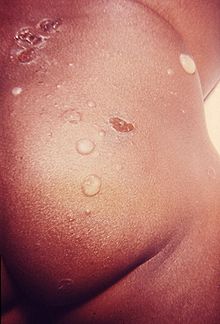 Blasenbildung bei der bullösen Impetigo
Blasenbildung bei der bullösen Impetigo
Bei der hier abgebildeten bullösen Impetigo bleiben die Hautläsionen lokal begrenzt. Beim Stapyhylococcal scalded skin syndrome hingegen kommt es zu einer systemischen Toxikose der gesamten Haut. Es entstehen großflächige Ablösungen der obersten Hautschichten.Stadium exfoliativum
Nach wenigen Stunden bis Tagen wird die Haut dann faltig und es bilden sich großflächige, schlaffe Blasen, die aufgrund ihrer geringen Dicke (es handelt sich ja nur um die obersten Hautschichten der Epidermis) sehr leicht aufreißen und dann wie „angeklatscht“ auf der hellroten erodierten Epidermis liegen.[1] Dieses Ablösen kann bereits durch vorsichtiges Bestreichen der erythematösen Haut ausgelöst werden („indirektes“ Nikolski-Zeichen), weshalb am Anfang vor allem Aufliege- und Reibestellen davon betroffen sind. Aber auch auf der scheinbar gesunden Haut ist das Nikolski-Zeichen positiv: Durch festes Überstreifen mit dem Finger lässt sich die oberste Schicht der Haut „wie bei einem reifen Pfirsich“ tangential abschieben.[15] Im Gegensatz zur Toxischen epidermalen Nekrolyse sind die Schleimhäute von Mund, Augen und Genitale typischerweise nicht[13] oder nur selten[1] und geringfügig[15] befallen, was dadurch zu erklären ist, dass die oberste verhornte Hautschicht, das Stratum corneum, bei Schleimhäuten physiologisch nicht vorhanden ist.
Unter den Ablösungen ist die Haut hellrot und glänzend (siehe Bilddatei 7), teils nässend aber nicht eitrig (siehe Bilddatei 8), da die Ablösung nicht unmittelbar durch die Staphylokokken selbst ausgelöst wird, sondern durch die Fernwirkung ihrer Toxine. Die Ablösung kann sowohl in kleinen als auch in großen Schritten erfolgen und es entstehen ausgedehnte Erosionen, vor allem an Körperteilen mechanischer Beanspruchung. Die hellrot erodierten Hautareale sind von einem weißen Randsaum umgeben, der aus zusammengezogenen „Hautfetzen“ besteht.
In dieser Phase können erhebliche Verluste von Flüssigkeit und Blutsalzen auftreten, ähnlich wie bei einer Hautverbrennung zweiten Grades und es kann durch hypovolämischen Schock oder Sepsis schnell zu lebensbedrohlichen Zuständen kommen, wenn nicht rechtzeitig therapeutisch eingegriffen wird.
Stadium desquamativum
Durch korrekte medizinische Behandlung wird die Krankheitsdynamik innerhalb weniger Stunden zum Stillstand gebracht und die Haut beginnt sich wieder zu erneuern. Die Reepithelisierung der Erosionen dauert ungefähr 10 bis 14 Tage und wird von einer großflächigen, feinlamelligen Abschuppung gefolgt.
Differentialdiagnose und Diagnose
Die Hautläsionen sind dem klinischen Bild einer Verbrühung sehr ähnlich (siehe Bilddatei 3) und können mit solchen leicht verwechselt werden. Das Nikolski-Zeichen ist positiv und der Erreger Staphylococcus aureus lässt sich oft im Rachenabstrich nachweisen, je nach Infektionsherd auch aus Auge und Ohr. In der Prodromalphase erscheint manchmal ein kleinfleckiges, dem Scharlach ähnelndes Exanthem, differenzialdiagnostisch hinweisend ist hierbei der Beginn im Gesicht um Mund, Nase und Augen.[1] Es fehlen hierbei auch die für Scharlach typischen Zeichen Angina tonsillaris und „Himbeerzunge“.[18] Manchmal zeigen sich auch Blasenbildungen, die an die großblasige Impetigo contagiosa erinnern (siehe Bilddatei 9). Beim SSS-Syndrom sind diese aber weder eitrig noch lassen sich daraus im Allgemeinen Erreger nachweisen.[15][4] Das Staphylococcal scalded skin syndrome kann in bestimmten Fällen auch außerordentliche Ähnlichkeiten zu Brandverletzungen im Rahmen einer Kindesmisshandlung aufweisen und muss dementsprechend diagnostisch abgeklärt werden.[19]
Von größter differenzialdiagnostischer Bedeutung ist die Unterscheidung zwischen Staphylococcal scalded skin syndrome (staphylogenes Lyell-Syndrom) und der Toxischen epidermalen Nekrolyse (medikamentös-induziertes Lyell-Syndrom), zwei Krankheiten, die früher nicht eindeutig unterschieden[20][21] oder sogar gleichgesetzt wurden.[22] Das Alter des Patienten, die Medikamentenanamnese sowie der Tzank-Test geben erste Hinweise.[14] Diagnostische Sicherheit ergibt aber erst eine Blasendeckelhistologie. Die histologische Untersuchung zeigt beim SSSS eine akantholytische Spaltbildung im Bereich des Stratum granulosum und die Bildung von subkornealen Blasen (siehe Bilddatei 4). Bei der TEN sind hingegen spezifische Epidermisnekrosen in allen Schichten der Epidermis anzutreffen. Typisch für die Toxische epidermale Nekrolyse ist außerdem der bevorzugte Befall der Schleimhäute, der beim Staphylococcal scalded skin syndrome nicht, oder nur sehr diskret in Erscheinung tritt.
Beweisend für SSSS sind neben der Spaltbildung im Stratum granulosum der Nachweis der Exfoliatine im Blut anhand Enzyme-linked Immunosorbent Assay (ELISA), Western-Blot oder Polymerasekettenreaktion. Eine bakterielle Untersuchung sollte veranlasst werden um Infektionsquellen aufzudecken.[14]
Komplikationen und Prognose
Es handelt sich um eine potenziell schwerwiegende Erkrankung, die in unbehandelten Fällen häufig zu lebensbedrohlichen Komplikationen, wie hypovolämischer Schock, Pneumonie und Sepsis führen kann. Bei frühzeitiger und korrekter Behandlung sind schwere Krankheitsverläufe bei Kleinkindern jedoch die Ausnahme[12] und die Prognose für Kinder bis zum fünften Lebensjahr ist günstig (3%). Für ältere Patienten hingegen verläuft das SSS-Syndrom wegen der zugrunde liegenden Grunderkrankungen auch bei intensivmedizinischer Behandlung sehr häufig (40%)[5] tödlich.
Therapie
Die initiale Behandlung umfasst hochdosierte Gaben von penizillinasefestem Penizillin (Flucloxacillin][14] und anderer, gegen Staphylococcus aureus wirksamer Antibiotika (Cefalosporine[14], Erythromycin oder Minocyclin)[1]. Bei den Staphylokokken vom Phagentyp II handelt es sich nur selten um multiresistente Stämme.[1] Bei ausgedehnten Hautläsionen muss gegebenenfalls der Verlust von Flüssigkeit und Blutsalzen per Infusion ausgeglichen sowie eine adäquate Lokalbehandlung der betroffenen Areale durchgeführt werden. Dabei ist besonders auf Infektionsschutz zu achten[14]. Eine über diese medizinische Maßnahmen hinausgehende intensivmedizinische Versorgung und Therapie wie bei Brandverletzungen ist überflüssig.[12] Kortikoide sind kontraindiziert[13][14], weil sie wegen ihrer immunsupprimierenden Wirkung das Infektionsrisiko erhöhen.
Geschichte und Synonyme
Vermeintliche Verbrühungen durch Hebammen und Mütter
Aufgrund des klinischen Bildes, das auch heute noch kaum ohne Labordiagnostik sicher von einer Verbrennung zweiten Grades zu unterscheiden ist, wurden diese Hautablösungen früher bei Neugeborenen häufig für unbeabsichtigte und bewusst verschwiegene Verbrühungen gehalten. Es sind Prozesse belegt, bei denen Mütter oder auch Hebammen[23] gerichtlich angeklagt wurden, weil sie ihre an SSSS erkrankten Säuglinge zu heiß gebadet und dadurch verbrüht haben sollen.[13]
Dermatitis exfoliativa neonatorum Ritter von Rittershain (1878)
Der Kinderarzt und Direktor der Prager Findelanstalt Gottfried Ritter von Rittershain untersuchte als erster diese endemisch auftretende Säuglingskrankheit. In einem genau definierten Zeitrahmen führte er systematische Beobachtungen über Symptomatik, Krankheitsverlauf und Sterblichkeit durch. Während seiner zehnjährigen Fallstudien, die er vom 1. Juli 1868 bis zum 30. Juni 1878 schriftlich aufzeichnete, registrierte er insgesamt 297 Krankheitsfälle, von denen 145 starben.[2] Die zarten hellroten Erytheme beschreibend, mit der die Krankheit zu Beginn in Erscheinung tritt (siehe Bilddatei 4), wurde sie von ihm 1870 zunächst als Dermatitis erysipelatosa bezeichnet.[24] Später prägte er dann den Terminus Dermatitis exfoliativa neonatorum, was die charakteristischen Hautablösungen treffender beschrieb und nun als Krankheitsname in die damalige Fachliteratur Eingang fand[25] und auch heute noch als Krankheitsbezeichnung für SSSS bei Neugeborenen gebräuchlich ist.
Pemphigus neonatorum und Pemphigus acutus neonatorum
Danach wurde die Krankheit nach seinem vermeintlichen Erstbeschreiber vielfach einfach nur noch Morbus Ritter genannt, im englischen Sprachraum Ritter Disease. Jüngste medizinhistorische Nachforschungen[25] legen nun aber den Schluss nahe, dass mit einiger Wahrscheinlichkeit die Krankheit bereits 70 Jahre zuvor von anderen Pädiatern in der Fachliteratur als Erisipelas (sic!) neonatorum (1807)[26] und Pemphigus infantilis analogous to Erysipelas of infants (1813)[27] beschrieben wurde, welche damals beide häufig in den Kinderspitälern dieser Zeit beobachtet worden waren. Neben der Bezeichnung Dermatitis exfoliativa neonatorum Ritter von Rittershain waren auch die Synonyme Pemphigus neonatorum und Pemphigus acutus neonatorum gebräuchlich. Beim Pemphigus neonatorum handelte es sich aber, wie damals schon von einigen Autoren[28][29][30] vermutet, um eine im Gegensatz zum Morbus Ritter weit milder verlaufende, selbst-limitierende Hauterkrankung mit nur lokaler Blasenbildung, welche als eine spezielle Form der bullösen Impetigo bei Neugeborenen in Erscheinung tritt.
Staphylodermia superficialis diffusa exfoliativa
Später, nach Entdeckung der kausalen Bedeutung der Staphylokokken,[31] und der bald darauf folgenden Unterscheidung zwischen streptogener und staphylogener[32] Impetigo wurde die Rittersche Dermatitis zusammen mit anderen staphylogenen Hautinfektionen unter dem Überbegriff Staphylodermie zusammengefasst. Zu dieser Zeit wurde allerdings noch nicht zwischen einer systemischen Haut-Toxikose (Dermatitis exfoliativa) und einer lokalen Staphylokokken-Infektion (Bullöse Impetigo) unterschieden, weshalb die Rittersche Krankheit nun irrtümlicherweise als Maximalvariante der bullösen Impetigo (Impetigo contagiosa staphylogenes) bezeichnet wurde,[15] In diesem Zusammenhang entstanden dann so „barocke“ Bezeichnungen wie Staphylodermia superficialis bullosa pemphigoides neonatorum et infantum[25] und Staphylodermia superficialis diffusa exfoliativa, wovon der Letztere in deutschsprachigen dermatologischen Fachkreisen[33] noch aktuell Verwendung findet.
Toxische epidermale Nekrolyse – „Lyell-Syndrom“ (1956)
Mit dem zunehmendem Einsatz synthetischer Arzneimittel wurden bereits Mitte der 1930er Jahre vereinzelt dermatologische Nebenwirkungen beobachtet, die weitgehend dem klinischen Bild einer Dermatitis exfoliativa Ritter von Rittershain entsprachen.[20][21] Nach dem Zweiten Weltkrieg hatte nun auch der britische Dermatologe Alan Lyell ähnliche Beobachtungen bei Erwachsenen gemacht und diese „mit dem Einzug der Anglismen (sic!) in die kontinentale Terminologie“ [25] 1956 erstmals als „Toxic epidermal necrolysis“ beschrieben.[22]
Im Verlauf seiner weiteren Untersuchungen musste er im nachhinein jedoch feststellen, dass es sich bei seiner ursprünglichen Beschreibung um die Vermischung zweier verschiedener Krankheitsbilder gehandelt hatte.[34][35][36][37] Er unterschied von nun an folgerichtig zwischen einer durch Staphylokokken verursachten Toxischen epidermalen Nekrolyse, die ihm ja bereits als Ritter´s disease bekannt war und der eigentlichen, bis vor kurzem unbekannten und von ihm neu beschriebenen Medikamenten-induzierten TEN. Diese Differenzierung wurde in der damaligen Fachliteratur dann als stapylogenes Lyell-Syndrom (STEN) und medikamentös induziertes Lyell-Syndrom (DTEN) referiert und diese Begriffe sind teilweise auch heute noch so gebräuchlich.
Staphylococcal scalded skin syndrome (1970)
Lyell und seine Mitarbeiter hatten zwar schon bald erkannt, dass ein bisher unbekanntes Staphylokokken-Toxin für die Staphylokokken-induzierte TEN verantwortlich sein musste und konnten dieses Toxin (Exfoliatin) auch tatsächlich isolieren. Der Versuch an Mäusen, durch Einimpfung dieser Toxine eine Staphylokokken-induzierte TEN zu erzeugen, schlug jedoch fehl.[38] Melish und Glasgow (1970) führten einige Jahre später einen ähnlichen Versuch an neugeborenen Mäusen durch und konnten diesmal tatsächlich eine Staphylokokken-induzierte TEN auslösen.[17]
Einzelnachweise
Die klinischen Beobachtungen und wissenschaftlichen Erkenntnisse, die in diesen Artikel Eingang gefunden haben, entstammen vorwiegend dem Standardwerk der Dermatologie:
- Peter Fritsch: Dermatologie, Venerologie. 2.Auflage. Springer, Berlin/Heidelberg/New York (u.a.) 2004; S. 259f, ISBN 3-540-00332-0
Aus diesem Werk werden nur in strittigen Fragen Einzelbelege erbracht. – Darüber hinaus werden folgende Quellen zitiert:
- ↑ a b c d e f g h i j Dietrich Abeck: „Staphylococcal scalded skin syndrome (SSSS).“ In: Otto Braun-Falco, Gerd Plewig, Helmut H. Wolff, Walter H.C. Burgdorf, Michael Landthaler (Hrsg.): Dermatologie und Venerologie. 5. Auflage. Springer, Berlin/Heidelberg/New York (u.a.) 2005; S. 110, ISBN 3-540-40525-9
- ↑ a b Gottfried Ritter von Rittershain: „Dermatitis exfoliativa neonatorum.“ In: Zentralzeitung für Kinderheilkunde. 2, 1878; S. 3–23.
- ↑ S.D. Resnick, P.M. Elias: „Staphylococcal scalded-skin syndrome.“ In: I.M. Freedberg, A.Z. Eisen, K. Wolff, K.F. Austen, L.A. Goldsmith, S.I. Katz, T.B. Fitzpatrick (Eds.): Fitzpatrick's Dermatology in General Medicine. 5th ed., McGraw-Hill, New York 1999; S. 2207-2212, ISBN 0-07-912938-2
- ↑ a b Jessica H. Kim, Paul Benson: „Staphylococcal Scalded Skin Syndrome.“ In: Leonard Sperling, Michael J. Wells, Edward F. Chan, Catherine Quirk, William D. James (Eds.): eMedicine Specialties – Dermatology – Bacterial Infections. Article Last Updated: May 16, 2007. URL: www.eMedicine.com − Full text. (abgerufen am 28. August 2007)
- ↑ a b Maja Mockenhaupt, Marco Idzko, Martine Grosber, Erwin Schöpf und Johannes Norgauer: „Epidemiology of staphylococcal scalded skin syndrome in Germany.“ In: Journal of Investigative Dermatology. 124, (4), April 2005; S. 700-703. doi:10.1111/j.0022-202X.2005.23642.x− Full text.
- ↑ Andrea C. Klucken, Martin Witzenrath, Norbert Suttorp: „Staphylogenes Lyell-Syndrom (staphylococcol scalded skin syndrome; SSSS).“ In: Manfred Dietel, Joachim Dudenhausen, Norbert Suttorp (Hrsg.): Harrisons Innere Medizin - Band 1. 15. Auflage. ABW, Berlin 2003; S. 984, ISBN 3-936072-10-8
- ↑ Peter Fritsch, Peter Elias and Janos Varga: „The fate of Staphylococcal exfoliatin in newborn and adult mice.“ In: British Journal of Dermatology. Vol. 95, 3; S. 275 , September 1976, doi:10.1111/j.1365-2133.1976.tb07015.x
- ↑ a b Gernot Rassner: Dermatologie - Lehrbuch und Atlas. 8. Auflage. Urban & Fischer, München/Jena 2007; S. 87, ISBN 3-437-42762-8
- ↑ Takayuki Yamaguchi et al: „Identification of the Staphylococcus aureus etd Pathogenicity Island Which Encodes a Novel Exfoliative Toxin, ETD, and EDIN-B.“ In: Infection and Immunity. Vol. 70, No. 10, October 2002; S. 5835-5845, doi:10.1128/IAI.70.10.5835-5845.2002 – Abstract.
- ↑ G. Prevost, P. Couppie, H. Monteil: „Staphylococcal epidermolysins.“ In: Current Opinion in Infectious Diseases. 16, (2), April 2003; S. 71-76, URL: www.co-infectiousdiseases.com – Abstract. (abgerufen am 7. September 2007)
- ↑ Helmut Hahn: „Staphylokokken.“ In: Helmut Hahn, Dietrich Falke, Paul Klein (Hrsg.): Medizinische Mikrobiologie. Springer, Berlin/Heidelberg/New York (u.a.) 1991; S. 255, ISBN 3-540-19389-8
- ↑ a b c Peter Fritsch: „Bakterielle Infektionen im Kindesalter.“ In:Gerd Plewig, Peter Kaudewitz und Christian A. Sander (Hrsg.):Fortschritte der praktischen Dermatologie und Venerologie 2004. – Vorträge und Dia-Klinik der 19. Fortbildungswoche 2004: Fortbildungswoche für Praktische Dermatologie und Venerologie e.V. c/o Klinik und Poliklinik für Dermatologie und Allergologie Ludwig-Maximilians-Universität München. Springer, Berlin/Heidelberg/New York (u.a.), 2005; S. 471–474, ISBN 3-540-21055-5
- ↑ a b c d Fritsch 2004
- ↑ a b c d e f g Regina Fölster-Holst: „Bullöse und vesikulöse Hauterkrankungen im Kindesalter.“ In: CME Dermatologie. Ausg. 5, Nr. 2, August 2007; S. 53f, ISSN 1860-7268, URL: http://cme.akademos.de (abgerufen am 31. August 2007)
- ↑ a b c d e f Helmut H. Wolff: „Pyodermien.“ In: Klaus Betke, Wilhelm Künzer, Jürgen Schaub (Hrsg.): Lehrbuch der Kinderheilkunde – Keller/Wiskott. 6. Auflage. Thieme, Stuttgart/New York 1991; S. 955, ISBN 3-13-358906-7
- ↑ Claus Simon und Michael Jänner: Farbatlas der Pädiatrie mit differentialdiagnostischen Hinweisen. 3. Aufl. Schattauer, Stuttgart/New York 1994; S.158, ISBN 3-7945-1640-0
- ↑ a b Marian E. Melish and Lowell A. Glasgow: „The Staphylococcal Scalded Skin Syndrome – Development of an Experimental Model.“ In: The New England Journal of Medicine. Vol. 287, No. 20; S. 1114–1119, ISSN 0028-4793
- ↑ a b Marian E. Melish and Lowell A. Glasgow: „Staphylococcal scalded skin syndrome: The expanded clinical syndrome.“ In: The Journal of Pediatrics. Vol. 78, No. 6, Juni 1971; S. 958–967
- ↑ Andrea Porzionatoa and Anna Aprile: „Staphylococcal scalded skin syndrome mimicking child abusenext term by previous termburningnext term.“ In: Forensic Science International. Vol. 168, 1, 3 May 2007; S. e1-e4, doi:10.1016/j.forsciint.2007.01.014
- ↑ a b Maria Heckmann: „Luminalkrankheit unter dem Bilde der Dermatitis exfoliativa mit tödlichem Ausgang.“ In: European Journal of Pediatrics. Vol. 57, Nr. 4, Juli 1935; S. 358–360, doi:10.1007/BF02249708
- ↑ a b D.M. Hitch et al: „Toxische Spätschäden und Dermatitis exfoliativa nach „Slim” (=Dinitrophenol).“ In: Archives of Toxicology. Vol. 7, Nr. 1, Dezember 1936; S. 213f., doi:10.1007/BF02452984
- ↑ a b Alan Lyell: „Toxic epidermal Necrolysis: An Eruption resembling scalding of the skin.“ In: British Journal of Dermatology. 68, (11), 1956; S. 355-361
- ↑ Nicolaus Ostermayer: „Ein Fall von Pemphigus neonatorum P. Richter (Dermatitis exfoliativa neonat. Ritter) mit Infektion der Mutter und Tod des Neugeborenen.“ In: Archiv für Dermatologie und Syphilis. Bd. 67, Nr. 1, Oktober 1903; S. 109–112, doi:10.1007/BF01951407
- ↑ Gottfried Ritter von Rittershain In: Österreichisches Jahrbuch für Pädiatrik. Band 1, 1870
- ↑ a b c d Karl Holubar: „Die Rittersche Dermatitis exfoliativa neonatorum und die toxische epidermale Nekrolyse (TEN) – Eine medizinhistorische Betrachtung.“ In: Nova Acta Leopoldina. NF 89, Nr. 334, 2004; S. 119–124
- ↑ Joseph Jakob Plenck: Lehre von der Erkenntniss und Heilung der Kinderkrankheiten. J. G. Binz, Wien 1807. Zitiert aus: Karl Holubar: „Die Rittersche Dermatitis exfoliativa neonatorum und die toxische epidermale Nekrolyse (TEN) – Eine medizinhistorische Betrachtung.“ In: Nova Acta Leopoldina. NF 89, Nr. 334, 2004; S. 119–124
- ↑ T. Bateman: Practical Synopsis of Cutaneous Disease According to the Arrangement of Dr. William. Longman Hurst Rees Orme and Brown, London 1813. Zitiert aus: Karl Holubar: „Die Rittersche Dermatitis exfoliativa neonatorum und die toxische epidermale Nekrolyse (TEN) – Eine medizinhistorische Betrachtung.“ In: Nova Acta Leopoldina. NF 89, Nr. 334, 2004; S. 119–124
- ↑ Julius Caspary: „ Ueber Dermatitis exfoliativa neonatorum.“ In: Archiv für Dermatologie und Syphilis. Band 11, Nummer 1-2, März 1884; S. 122–127, doi:10.1007/BF01968180
- ↑ Rudolf Winternitz: „Ein Beitrag zur Kenntnis der Dermatitis exfoliativa neonatorum (Ritter).“ In: Archiv für Dermatologie und Syphilis. Band 44, Nummer 1, Dezember 1898; S. 397–418, doi:10.1007/BF01990874
- ↑ Friedrich Luithlen: „Dermatitis exfoliativa Ritter.“ In: Archiv für Dermatologie und Syphilis. Band 47, Nummer 3, März 1899; S. 323–338,doi:10.1007/BF01950127
- ↑ Ernst Almquist: „Pemphigus neonatorum, bakteriologisch und epidemiologisch beleuchtet.“ In: Zeitschrift für Hygiene und Infektionskrankheiten. Band 10, April 1891; S. 253–257, doi:10.1007/BF02188520
- ↑ K. Dohi: „Zur Klinik und Atiologie der Impetigo contagiosa.“ Archiv für Dermatologie und Syphilis. Bd. 111, Nr. 2, März 1912; S. 629–647, doi:10.1007/BF01960435 Abstract.
- ↑ DermIS Eine Kooperation der Abteilung für Klinische Sozialmedizin (Universität Heidelberg) und der Hautklinik Erlangen (Universität Erlangen-Nürnberg): „Staphylodermia superficialis diffusa exfoliativa“. URL: dermis.multimedica.de (Abgerufen am 31. August 2007)
- ↑ Alan Lyell: „Ritter´s disease (Toxic epidermal necrolysis).“ In: Lancet. 2, 1962; S. 561
- ↑ Alan Lyell: „A review of toxic epidermal necrolysis in Britain.“ In: British Journal of Dermatology. 79, 1967; 662–671
- ↑ Alan Lyell: „Outbreak of toxic epidermal necrolysis associated with staphylococci.“ In: Lancet. 1, 1969; S. 787–790
- ↑ Alan Lyell: „The staphylococcal scalded skin syndrome in historical perspective: Emergence of dermopathic strains of Staphylococcus aureus and discovery of the epidermolytic toxin. A review of events up to 1970.“ In: Journal of the American Academy of Dermatology. 9,(2), 1983; S. 285-294
- ↑ Alan Lyell (2000): „We had become certain...“ in einer persönlichen Mittelung an Holubar. Zitiert aus: „Die Rittersche Dermatitis exfoliativa neonatorum und die toxische epidermale Nekrolyse (TEN) – Eine medizinhistorische Betrachtung.“ In: Nova Acta Leopoldina. NF 89, Nr. 334, 2004; S. 119–124
Literaturverzeichnis
- Peter Fritsch: Dermatologie, Venerologie. 2. Auflage. Springer, Berlin/Heidelberg/New York 2004, ISBN 3-540-00332-0
- Otto Braun-Falco et al (Hrsg.): Dermatologie und Venerologie. 5. Auflage. Springer, Berlin/Heidelberg/New York 2005, ISBN 3-540-40525-9
- Gernot Rassner: Dermatologie - Lehrbuch und Atlas. 8. Auflage. Urban & Fischer, München/Jena 2007, ISBN 3-437-42762-8
- Ingrid Moll, (Ernst G. Jung) (Hrsg.): Dermatologie. 6. Auflage. Thieme, Stuttgart 2005, ISBN 3-13-126686-4
- Klaus Betke et al (Hrsg.): Lehrbuch der Kinderheilkunde – Keller/Wiskott. 6. Auflage. Thieme, Stuttgart 1991, ISBN 3-13-358906-7
- Manfred Dietel et al (Hrsg.): Harrisons Innere Medizin. 15. Auflage. ABW, Berlin 2003, ISBN 3-936072-10-8
Bilder
- Bilddatei 1: „Typische Ritter-Dermatitis – Omphalitis als Infektionsherd“ – DermIS: Eine Kooperation der Universität Heidelberg und der Universität Erlangen-Nürnberg.
- Bilddatei 2: „Subkorneale Spaltbildung bei SSSS – Histologisches Schnittpräparat“ – www.sapatologia.org: Territorial de Anatomia Patologica de Andalucia (SAAP-SEAP)
- Bilddatei 3: „Typische SSSS-Manifestation heute – Periorifizieller Infektionsherd“ – DermIS: Eine Kooperation der Universität Heidelberg und der Universität Erlangen-Nürnberg.
- Bilddatei 4: „Anfangsstadium der Ritter-Dermatitis mit zart-hellrotem Erythem“ – DermIS: Eine Kooperation der Universität Heidelberg und der Universität Erlangen-Nürnberg.
- Bilddatei 5: „Impetigo-contagiosa-ähnliche Effloreszenzen beim SSS-Syndrom“ – DermIS: Eine Kooperation der Universität Heidelberg und der Universität Erlangen-Nürnberg.
Weblinks
- „Staphylodermia superficialis diffusa exfoliativa“ – DermIS: Eine Kooperation der Universität Heidelberg und der Universität Erlangen-Nürnberg.
- „Staphylokokkeninfektionen der Haut“ – www.uni-duesseldorf.de: Leitlinien der Deutschen Dermatologischen Gesellschaft. („Staphylogenes Lyell-Syndrom“ siehe Kapitel 2.3.1)

Bitte den Hinweis zu Gesundheitsthemen beachten! Kategorien:- Krankheitsbild in der Notfallmedizin
- Neonatologie
- Krankheitsbild in der Kinderheilkunde
- Hautkrankheit
- Parainfektiöse Erkrankung
Wikimedia Foundation.